僅需4 HLA抗原點相合 臍帶血移植成功率高

(吉隆坡訊)骨髓移植就是造血幹細胞(Haematopoietic Stem Cell,HSC)移植。隨着醫學進步,如今還可以用外周血和臍帶血來進行HSCs移植。
病理學家美娜嘉醫生(Dr Menaka Ha riharan)指出,在最早的時候,我們只能從骨髓中提取幹細胞,因此,需要在捐贈者的髖骨(hip bone)進行骨髓穿刺,從中採集骨髓,這並不是一次性的事情,數量也有限。
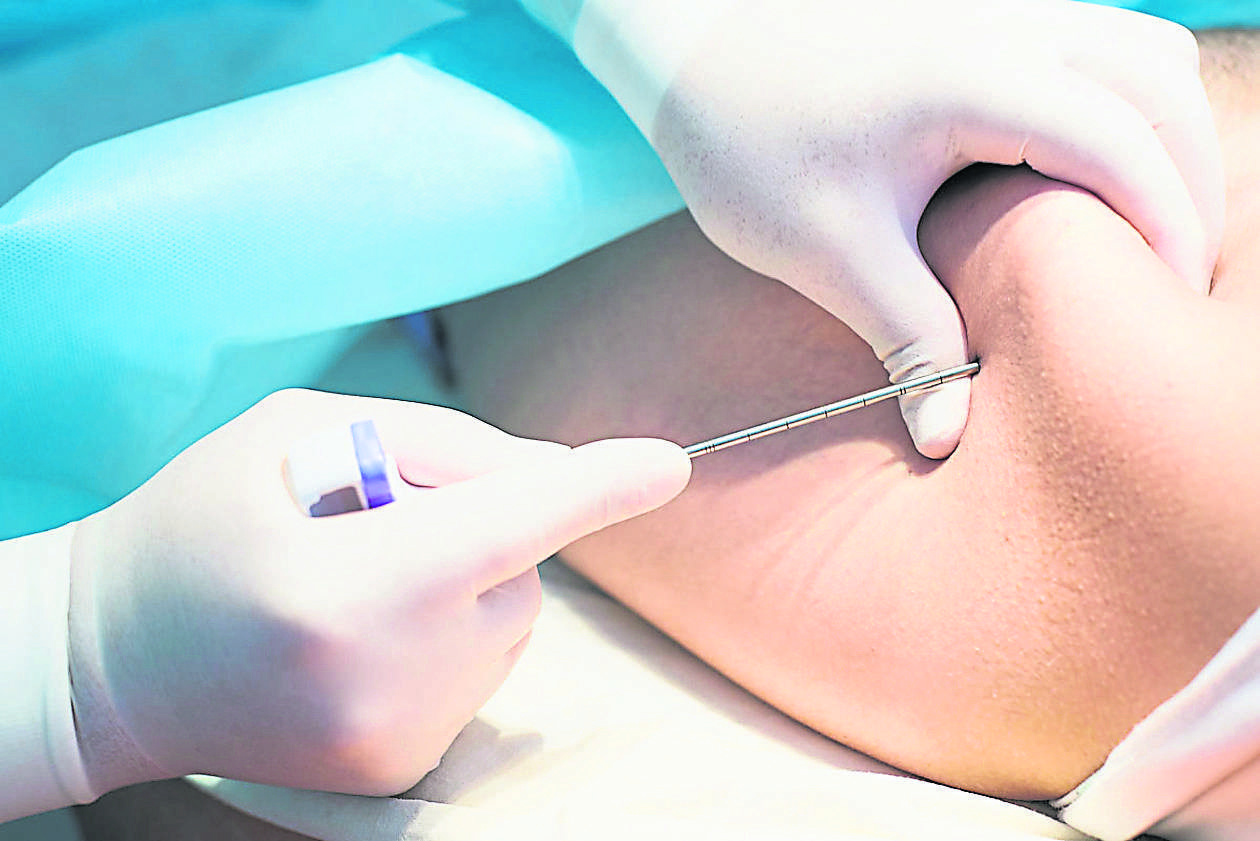
免除全身麻醉的風險
醫生需要多次穿刺,從不同的角度去提取新鮮的干細胞,否則後續只會獲得血液而已。當然,想像自己的骨頭被針刺入,多少都會感到疼痛。
“於是人們開始設想,可否讓幹細胞被‘推’到骨髓之外?在正常情況下,幹細胞甚少出現在外周血中,但是通過白血球生長激素(Granulocyte Colony Stimulating Factor,G-CSF),能夠刺激骨髓中的干細胞不斷增殖,就像一個水瓶被注滿水後溢出一樣,流入血液。”
她表示,捐贈者只需像捐血或洗腎一樣在手臂插上針管,讓血液流入分離機,提取所需要的干細胞之後,血液再輸送回體內。如此一來,採集外周血幹細胞(Peripheral Blood Stem Cell, PBSC)便不需多次骨髓穿刺,也免除全身麻醉的風險和減輕了痛處,讓更多人傾向於此方法。
一生僅一次機會採集
“科學家將目光放到了經常被丟棄或是被化妝品行業收集的胎盤和臍帶上,發現臍帶血含有非常豐富的干細胞,而這也是目前最好的干細胞來源之一,同時不會造成任何傷害或疼痛。至於胎盤因為有時候上面會有血塊,較難處理,也會影響幹細胞的數量,多數機構都不選擇儲存胎盤幹細胞。”
她指出,每個人一生之中,只有一次機會能夠採集臍帶血,那便是母親分娩的時候,這是一個非常安全的過程,因為孩子已經和母親分離了,臍帶也已剪斷。
之後,醫護人員會將針插入臍帶內血管,讓血液流入特殊袋子裡,過程只需5至7分鐘而已。此外,相比起將胎盤取出母體後採集,留在體內時採集臍帶血是更好的。
“以往大部分人都只是儲存HSCs,
不過僅能化成血細胞如紅血球、白血球和血小板等,
不能變成肌肉或神經等細胞。
帶着對其他組織器官‘再生’的興趣,
科學家發現臍帶膜與華通氏膠(wharton’s jelly)中,
存在大量的間充質干細胞
(Mesenchymal Stem Cells, MSC)
和上皮幹細胞(Epithelial Stem Cell ,EpSC );
前者在特定的誘導條件下,
可分化成肌肉組織、骨骼、神經、心肌等多種組織細胞。”
她說,雖然目前唯一批准用於臨床治療的干細胞僅HSC,但這也是十分重要的領域,從治療白血病(俗稱“血癌”),目前也能用於地中海貧血症、再生障礙性貧血、淋巴瘤、多發性骨髓瘤等。
“MSC和EpSC治療則處於臨床試驗階段,前者的研究對象包括阿茲海默症、心血管疾病、軟骨修復、糖尿病類風濕性關節炎、卵巢癌和中風等;而EpSC通常用於治療皮膚傷口或潰瘍,譬如許多醣尿病患的腳踝處會有很多難以痊癒的潰瘍,許多醫生束手無策,但是研究發現EpSC能夠幫助癒合。另外,目前也有利用EpSC修復受損眼角膜的研究。”
移植弟弟臍帶血 重型地貧男童獲救
美娜嘉個人最難忘的經歷,便是1987年在馬大醫藥中心,為一名16歲的兒科患者進行全國首宗骨髓移植。
她說,一位患有急性淋巴細胞白血病(acute lymphoblastic leukemia),我和另一名醫生負責同時抽取(哥哥/弟弟)的骨髓,以節省時間,採集足夠的骨髓液,術後效果非常成功。而我們之後也進行了許多‘第一次’,譬如臍帶血移植。
“當時,一名2歲大的男童患有重型地中海貧血症,他的母親正在懷孕,腹中胎兒檢測為輕型地貧,匹配結果符合。因此,醫生在嬰兒出生時收集足夠的臍帶血,成功為男
童進行了移植,成效很好。”
“除了被批准用於臨床治療的造血幹細胞,目前各國有許多臨床試驗在進行中,反饋都非常好,讓一些難以治愈或目前無藥可治的疾病有了新希望,譬如新加坡也有團隊正在以臍帶間充質乾細胞治療自閉症譜系障礙(ASD)的兒童,臨床研究也顯示他們的症狀有所改善,取得了一定的療效。”
未來應用前景廣泛
她說,未來幹細胞的應用前景非常廣泛,無法想像未來5年或10年會出現什麼新成果,或許有朝一日能夠以乾細胞來更換人體因疾病或受傷而損壞的組織。若不提早計劃在孩子出生時將臍帶血儲存起來,萬一將來生病需要,就後悔莫及了。
所以,懷孕中的媽媽可以好好考慮,與其讓胎盤或臍帶血丟棄浪費,或是被化妝品公司拿去製作化妝品,不如儲存起來以備不時之需。
“即便無法負擔額外儲存在私人幹細胞庫存的費用,我也希望可以將之捐獻給國家血庫,幫助他人或作研究用途。只是要記得無償捐贈後,便失去了擁有權和主導權,不保證嬰兒或家屬將來需要時可以使用該臍帶血。”
大人移植骨髓 需6 HLA抗原點吻合
無論是什麼樣的治療方式,都存在一定的風險。
美娜嘉指出,幹細胞移植中,最好的結果便是痊癒,或病情得到改善,延長壽命;最壞的結果便出現排斥反應和移植物對抗宿主病(Graft-versus-Host Disease,GvHD),前者是宿主排斥移植物,後者則是移植物排斥宿主。
“每個人的細胞都存在免疫遺傳學的差異,除了患者本身的免疫系統會將移植物視為’外來者’,於是像攻擊病毒或細菌一樣攻擊它們,移植組織的免疫細胞也可能視宿主為異物而展開攻擊。GvHD可分為急性或慢性,輕則腹瀉、疲憊等,嚴重可威脅性命。”
她說,所以必須盡可能減少排斥的風險,進行人類白細胞抗原(Human Leukocyte Antigen,HLA)配對。一般而言,為大人進行骨髓或PBSC移植,要求6個HLA抗原點相吻合,但若是臍帶血移植的話只需要6個之中有4個相合即可,這也讓配對機率大增。
而為了減少排斥風險,在移植後也會給患者免疫抑製劑(immunosuppressive drug),降低免疫反應。
請問醫生
90%兒童健康長大
Q1.造血幹細胞移植的成功率高嗎?
A1.許多因素都會影響成功率,譬如患者年齡、何种血液疾病、曾接受的化療或放療的劑量等。
以急性淋巴細胞白血病為例,兒童造血幹細胞移植成功率非常高,90%能夠痊癒並健康長大,而成人的移植成功率相對低一些,個中原因我並不能百分百肯定,但據我所知,兒童所接觸到環境中的物質較少,體質比較“純淨”(pure),所以,乾細胞在他們身上運作良好,這也是為何保持良好的微環境(細胞周圍的環境)十分重要。
Q2.患者是否能接受超過1次的干細胞移植?
A2.可以,這樣的話有幾點需要納入考量。
第一、若患者已使用了自體臍帶血,那這次便沒有了,需要等待捐贈者的異體造血幹細胞與配對(包括骨髓或臍帶血等)。
第二、若患者本身無兄弟姐妹,一開始便接受了異體幹細胞移植,那醫生需要找出為何需要再度移植的原因。
若是因為乾細胞植入(engraft)失敗,譬如無法生長或增殖、分化,那這次最好是使用另一名捐贈者的異體幹細胞。
若患者是在成功移植幾年後,由於感染導致免疫力低下,令疾病復發,這樣的話是可以接受同一名捐贈者的造血幹細胞的。

光明網促請讀者及網民,共同維護言論自由精神,營造理性交流環境;任何人身攻擊、鼓吹種族與宗教仇恨、誹謗與造謠等留言,皆不代表本網站立場。 本網站有權刪除任何違反此原則的留言。